V posledních letech se porty, zejména intravenózní, staly běžnou součástí léčby onkologických pacientů. Jsou využívány jako možný přístup do cévního systému, epidurálního a subarachnoidálního prostoru. Jejich další využití nacházíme v léčbě bolesti, ale stále více také jako emergentní přístup u astmatických a epileptických pacientů, kde jim podávání léků do portu často zachraňuje život.
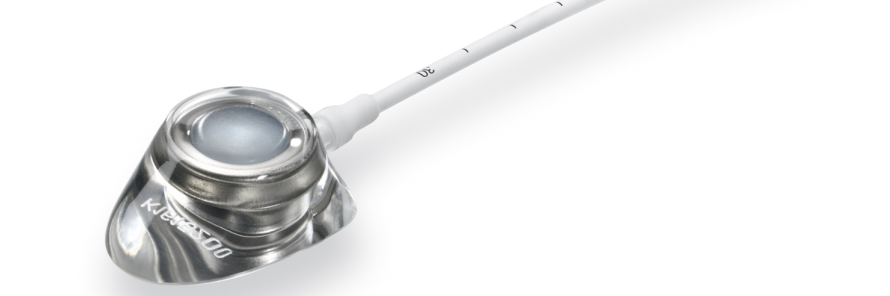
První porty byly vyvinuty počátkem 80. let v Německu. Dnešní implantabilní porty jsou malé rezervoáry (komůrky) spojené s katetrem, který je umístěn nejčastěji do žíly, tepny, epidurálního nebo subarachnoidálního prostoru. Všechny používané materiály pro výrobu portů jsou obvykle bezproblémově snášeny - nejčastěji se jedná o plast nebo titan. Většina portů je kompatibilní s následným vyšetřením magnetickou rezonancí.
Historie používání implantabilních portů
Historie vývoje a používání implantabilních portů je poměrně krátká, ale do budoucna je možné předpokládat rozšíření jejich indikačních možností.
- 50.- 60. léta - vývoj arteriovenózních zkratů.
- 1968 - Dudrick et al. zavedli první perkutánní infraklavikulární katétr (první kanylace v. subclavia).
- 1973 - Broviac et al. použili katetr z umělé hmoty, který byl tunelizován pro dlouhodobou a totální parenterální výživu (první tunelizace).
- 1978 - Groshong® katetr ze silikonové umělé hmoty je opatřen ventilem, který je prevencí proti refluxu krve a vzduchové embolii.
- 1979 - Hickman et al. modifikovali katetr a použili ho s větším vnitřním průměrem pro aplikaci chemoterapie u pacientů s leukemií. Ve stejném roce Hickman-Broviac® vyvinuli dvoucestný katetr.
- 1982 - Niederhuber a Gyves použili první podkožní implantabilní port (titan, plast) a nazvali ho Infuse-A-Port. Ve stejném roce byla v Německu provedena první regionální chemoterapie jater.
- 80. léta až současnost - vývoj různých typů portů (testování různých materiálů pro komůrky a katetry) s odlišnými tvary a velikostmi komůrek a katetrů ( např. u Celsite® portů se změnil původní kulatý tvar komůrky na ergonomicky trojúhelníkovitý, který umožňuje snazší manipulaci s portem).
Lokalizace intravenózního portu
Port je zaveden přímo pod kůži, nejčastěji do oblasti hrudníku, a to na přední stranu prsního svalu nebo alternativně na břišní stěnu. Umístění portu závisí na jeho typu, ale také je možné se do určité míry přizpůsobit pacientovi. Pro pacienta je port dobře přístupný a hmatný, což je důležité pro bezproblémovou aplikaci. Po jeho zavedení a zhojení malé rány nad ním je na lidském těle téměř nerozeznatelný.
Implantace portu
Implantace portu probíhá jako malý chirurgický výkon prováděný většinou ambulantně. Standardní doba výkonu je 20 až 40 minut. Před výkonem je nutné zkontrolovat krevní obraz a koagulační status.
Vlastní výkon je prováděn na operačním sálku s monitoringem EKG v lokální anestezii, která je plně dostačující a výkon je prakticky bezbolestný. Po implantaci portu je nezbytná RTG kontrola hrudníku k vyloučení pneumotoraxu a k ověření správné polohy katetru. Podle zvyklostí pracoviště se při zavádění používá ultrazvukové nebo skiaskopické vyšetření. Preventivní podávání antibiotik u některých pacientů zajistíme širokospektrým antibiotikem, obvykle postačuje jeho podávání po dobu tří dnů.
Pacient po výkonu odchází po dvou až čtyřech hodinách domů. Rána je kryta sterilním obvazem a stehy se vyndávají za deset dní. Port může být použit k léčbě ihned po implantaci. Jakmile se rána zhojí, pacient se nemusí žádným způsobem omezovat ve svých běžných a oblíbených aktivitách (koupání, sport).
Typy portů
Intravenózní porty jsou implantovány jako trvalé zajištění žilního vstupu, a to nejčastěji pro aplikaci chemoterapie, dále pro infuzní terapii nebo pro podávání nitrožilní výživy, transfuzí či antibiotik. Odpadá tak ,,obtížné a často opakované napichování žíly“. Také je možné port využít pro opakované odběry krve a při neodkladné terapii pak jako nitrožilní přístup, např. u astmatických a epileptických pacientů.
Epidurální a spinální porty jsou indikovány zejména při léčbě bolesti. Výhodou je efektivní léčba bolesti, s menšími celkovými nežádoucími účinky. Implantaci portu indikujeme také v případech, pokud je podávání opioidů v tabletové či injekční formě nedostačující nebo je zatíženo nadměrnými nežádoucími celkovými účinky.
Arteriální porty jsou využívány, je-li chemoterapie podávána do tepenného systému, například u rakoviny jater.
Výhody intravenózního portu
- Ošetřování portu zabere minimum času a manipulace je snadná pro pacienta i pro zdravotnický personál
- Není-li systém používán, nevyžaduje každodenní ošetřování
- Nácvik aplikace do portu je snadný a každý pacient, který si aplikuje léčbu doma, to bezproblémově ovládá
- Umožňuje vyhnout se opakovanému a bolestivému napichování žil při každé aplikaci terapie
- Minimalizuje riziko podání chemoterapie mimo žílu (extravasace), která je nebezpečná hlavně pro okolní tkáně; léčba této komplikace je zdlouhavá a bolestivá
- Pacient port běžně nepociťuje a pokračuje v normálním životním stylu bez omezení jakýchkoliv aktivit včetně plavání a dalších sportů.
Ošetřovatelská péče o intravenózní porty
Správná péče o porty je jedním ze základních předpokladů úspěšnosti této metody. Velkou roli zde hraje přístup a edukace středního zdravotnického personálu. Péče
zahrnuje především bezpečnou aplikaci léčiv do portu . Je nutné používat pouze takový materiál, který je vyroben pro tyto účely. Je zapotřebí mít dostatečnou zásobu kvalitního krycího materiálu a různých typů jehel, a to jak na pracovišti, tak pro potřeby domácí péče.
Zdravotnický personál by se měl zaměřit především na nácvik vyhmatání portu, dobrou techniku vpichu a vytažení jehly z portu, odběr vzorku krve, proplach portu, případně neopomíjet aplikaci heparinové zátky. Součástí péče je také vedení přesné dokumentace o portu s daty převazů a výměn jehel. Spolupráce a edukace zahrnují nejen nemocného, ale často i jeho rodinu. Pro tyto účely je pacientovi vystaven průkaz a je nutné ho vybavit srozumitelným manuálem pro používání portu. Osvědčilo se také vyškolení sester specialistek pro ošetřování těchto pacientů.
Obsluhovat port může bezproblémově i sám pacient nebo jeho rodinní příslušníci. Manipulace s ním je velmi snadná a zabere minimum času.
Základní postupy pro manipulaci s intravenózními porty
Metoda vyžaduje zvládnutí bezpečných postupů, které zaručí jejich dobrou, dlouhodobou a bezproblémovou funkci:
- Zcela zásadní význam má aseptický postup při obsluze portu.
- Pro všechny typy portů platí stejná technika vpichu a vytažení jehly z portu. Vpich jehly je veden kolmo ke kůži, jakmile jehla narazí na membránu, ucítíme zvýšený odpor. Je nutné, aby jehla narazila na dno portu - ,,až na doraz“.
- Pro aplikaci do portu je nezbytné používat pouze speciální jehly správného tvaru a délky – Huberovy jehly (Cytocan®, Surecan®, případně bezpečnostní jehly Surecan® Safety II). Jedná se o jehlu se speciálně zakončeným hrotem, tak aby membrána nebyla při vpichu a následném vytažení jehly poškozena a byla dlouhodobě zachována těsnost systému.
- Neméně důležitá je i technika vytažení jehly z portu, protože je nezbytné přidržovat tělo portu, aby se neuvolnil a nezměnil požadovanou polohu.
- Nejvhodnější je pro aplikaci i proplachy používat stříkačky alespoň o obsahu 10 ml. Při používání nízkoobjemových stříkaček může být dosaženo tlaků, které způsobí poškození portu, nejčastěji rozpojení systému, nebo jeho rupturu.
- Po každé aplikaci, infuzi nebo odběru krve je nutné port propláchnout fyziologickým roztokem, příp. aplikovat dle zvyklostí pracoviště heparinovou zátku.
- Aby se předešlo neprůchodnosti intravenózního portu, není-li používán, musí se port proplachovat každé čtyři týdny. Případná aplikace zátky heparinizovaným roztokem se provádí po každé aspiraci krve nebo po podání léků.
Implantabilní porty Celsite® se v České republice používají téměř dvě desetiletí
Přestože je metodika detailně propracovaná a bezpečná a každý rok se počet pacientů se zavedenými porty zvyšuje, je podle srovnání s evropskými studiemi u nás stále zaváděno nepoměrně menší množství portů (a to hlavně u onkologických pacientů), než je běžným evropským standardem. Naším cílem je tedy zvýšit dostupnost této metody a zlepšit kvalitu života převážně onkologickým pacientům např. tím, že se vyhneme opakovaným a často neúspěšným punkcím periferních žil a jejich následné devastaci, kterou bychom mohli snadno způsobit opakovanou aplikací chemoterapie do periferního žilního systému.
Literatura:
1. Aitken D. R., Milton J. P. The “pinch-off sign”: a warning of impending problems with permanent subclavian catheters. Am J Surg 1984; 148: 633–636.
2. Alexander R. H., Vascular access and specialized techniques of drug delivery. In: DeVita V. T., Helman S., Rosenberg S. A., (Eds). Cancer: principles and practice of oncology. Philadelphia: Lippincott-Raven,1997: 725–734.
3. Biffi R., de Braud F., Orsi F., Pozzi S., Mauri S., Goldhirsch A., Nole F., Andrenoni B., Totally implantable central venous access port for long-term chemotherapy. Ann Oncol 1998; 9:767–73.
4. Bow E. J., Kilpatrick G., Clinch J. J., Totally implantable venous ports systems for patients receiving chemotherapy for solid tissue malignancies: a randomized controlled clinical trial examining the safety, efficacy, costs, and impact on quality of life. J Clin Oncol. 1999; 17: 1267–1273.
5. Cathcart Rake W. F., Mowery W. E., Intrapericardial infusion of 5- fluorouracil: an unusual complication of a Hickman catheter. Cancer 1991; 67: 735–737.
6. Devita VT, Hellman S, Rosenberg S, (Eds), Cancer: principles and practice of oncology. Philadelphia: Lippincott-Raven, 2001: 760–769.
7. Di Carlo I., Cordio S., La Gresa G., et al. Totally implantable venous access devices implanted surgically: a retrospective study on early and late complications. Arch Surg 2001; 136: 1050–1053.
8. Domingo P., Fontanet A., Management of complications associated with totally implantable ports in patients with AIDS. AIDS Patient Care 2001; 15: 7–13.
9. Filippou D., Tsikkinis C. H., Filippou G., Nissiotis A., Rizos S., Rupture of totally implantable central venous access devices (Intraports) in patients with cancer: report of four cases. J Surg Oncol 2004, 2:36.
10. Fricová J., Stříteský M., Implantabilní porty - běžný standard pro léčbu onkologických pacientů, Lékařské Listy 8/2013, Mladá fronta, 10-12.
11. Fricová J., Stříteský M., Implantabilní intravenózní porty, Bolest 9, 3, 2006, 176-183
12. Fricová J., Stříteský M., Implantabilní porty v léčbě bolesti, str. 630-638, Bolest, Monografie Algeziologie,vydavatelství Tigis, 2012, editor R. Rokyta, ISBN 978-80-87323-02-1.
13. Fricová J., Stříteský M., Implantabilní porty v léčbě chronické bolesti, Medical Tribune, 2006; II, 28.
14. Stříteský M., Fricová J., Port - nový trend v aplikaci léčiv, Jak na bolest, příloha časopisu Bolest, určená pro pacienty, 2006, 42-50.
15. Gyves J., Ensminger W., Niederhuber J., et al., A totally implanted injection port system for blood sampling and chemotherapy administration. JAMA 1984; 251: 2538–2541.
16. Haindl H., Müller H., Eine atraumatische Nadel für die Punktion von Ports und Pumpen. Klin Wochenschr 1998; 66: 1006–1009.
17. Hájek R., Ševčík P., Ondrášek J., Implantabilní podkožní porty. B. Braun medical, Praha, 1995.
18. Champault G., Totally implantable catheters for cancer chemotherapy: French experience on 325 cases. Cancer Drug Delivery 1986; 3: 131–137.
19. Huang S. J., Shih C. C., Evaluation of infectious complications of the implantable venous access system in a general oncologic population: Am J Infect Control. 2003; 31(1):34-39.
20. Kock H. J., Pietsch M., Krause U., Wilke H., Eigler F. W., Implantable venous access system: experience in 1500 patients with totally implanted central venous port system. World J Surg 1998; 22: 12–16.
21. Kurul S., Saip P. and Aydin T., Totally implantable venous-access ports: local problems and extravasation injury,The Lancet Oncol 2002; 3: 684–693.
22. Lemmers N. W, Gels M. E., Sleijfer D. T., Plukker J. T., van der Graaf W. T., de Langen Z. J., Droste J. H., Koops H. S., Hoekstra H. J.: Complications of venous access ports in 132 patients with disseminated testicular cancer treated with polychemotherapy. J Clin Oncol 1996; 14: 2916–2922.
23. Libutti S. K., Horne McDonald K., Vascular access and specialised techniques of drug delivery. In: Niederhuber J. E., Ensminger W., Gywes J. W., et al. Totally implanted venous and arterial access system to replace external catheter in cancer treatment. Surgery 1982; 92: 706–712.
24. Müller M., Ziersky J., Die Huber Nadel als Spezialkanüle für die Punktion von implantierten Ports und Pumpen-ein Irrtum in Zahlreichen Variationen. Klin Wochenschr 1998; 66: 963–969.
25. Nesti S. P., Kovac R., 5-fluorouracil extravasation following port failure. J Intraven Nurs 2000; 23: 176–180.
26. Puel V, Caudry M, Le Metayer P,Baste JC,Midy D,Marsault C,Demeaux H,Maire JP. Superior vena cava thrombosis related to catheter malposition in cancer chemotherapy given through implanted ports. Cancer 1993; 72: 2248–2252.
27. Rubin R. N., Local installation of small doses of streptokinase for treatment of thrombotic occlusions of long-term access catheters. J Clin Oncol. 1983 Sep;1(9):572-3.
28. Schwarz R. E., Groeger J., Coit D. G., Subcutaneously implanted central venous access devices in cancer patients: a prospective analysis. Cancer 1997; 79: 1635–1650.
29. Silver D. F., Hempling R. E., Recio F. O., Piver F. S., Eltabbakh G. H., Complications related to indwelling caval catheters on a gynecologic oncology services. Gynecol Oncol 1998; 70: 329–333.
30. Whickham R., Purl S., Welker, Long-term central venous catheters: issues for care. Semin Oncol Nurs 1992; 8: 133–147.